- В настоящем разделе описываются стратегии эпиднадзора за холерой, применимые подразделениями эпиднадзора в отсутствие вероятной или подтвержденной вспышки холеры в целях раннего выявления потенциальных вспышек.
- Район, обслуживаемый подразделением эпиднадзора, соответствует низшему административному уровню, на котором принимаются решения о введении мер по профилактике холеры и борьбе с ней и использовании результатов эпиднадзора для проведения мероприятий общественного здравоохранения на местном уровне. Соответствующий административный уровень определяется в каждой стране в отдельности (например, второй или третий административный уровень).
Острая водянистая диарея
- Состояние, которое определяется следующим образом.
- Острая определяется как длящаяся менее семи суток
- Водянистая определяется как жидкий стул без крови, который может содержать слизь
- Диарея определяется как неоформленный стул не менее трех раз в течение 24 часов
Случай подозрения на холеру
- Случай подозрения на холеру в отсутствие вероятной или подтвержденной вспышки холеры — случай, в котором пациент в возрасте двух лет и старше:
- имеет симптомы острой водянистой диареи и сильного обезвоживания;
или - скончался от острой водянистой диареи в отсутствие иной известной причины смерти.
- имеет симптомы острой водянистой диареи и сильного обезвоживания;
- Пациенты, страдающие сильным обезвоживанием, имеют:
- любой из следующих опасных симптомов:
- сильная слабость или бессознательное состояние;
- отсутствие пульса или слабый пульс;
- нарушение дыхания;
или
- любой из следующих опасных симптомов:
- не менее двух из следующих симптомов:
- западение глаз;
- неспособность пить или отказ от питья;
- медленное разглаживание кожной складки.
Подозреваемая вспышка холеры
- Основание для подозрения на вспышку холеры:
- не менее двух случаев подозрения на холеру;
или - один случай подозрения на холеру с положительным результатом БДТ (БДТ+);
зарегистрированный/зарегистрированные одним и тем же подразделением эпиднадзора за период в семь суток.
- не менее двух случаев подозрения на холеру;
Вероятная вспышка холеры
- Вероятной вспышкой холеры считается ситуация, когда на основании результатов БДТ существует высокая уверенность в том, что имеет место вспышка холеры.
- Выявление вероятной вспышки холеры на основании результатов БДТ позволяет быстро приступить к осуществлению — не дожидаясь лабораторного подтверждения — мер реагирования на холеру для ограничения масштабов вспышки.
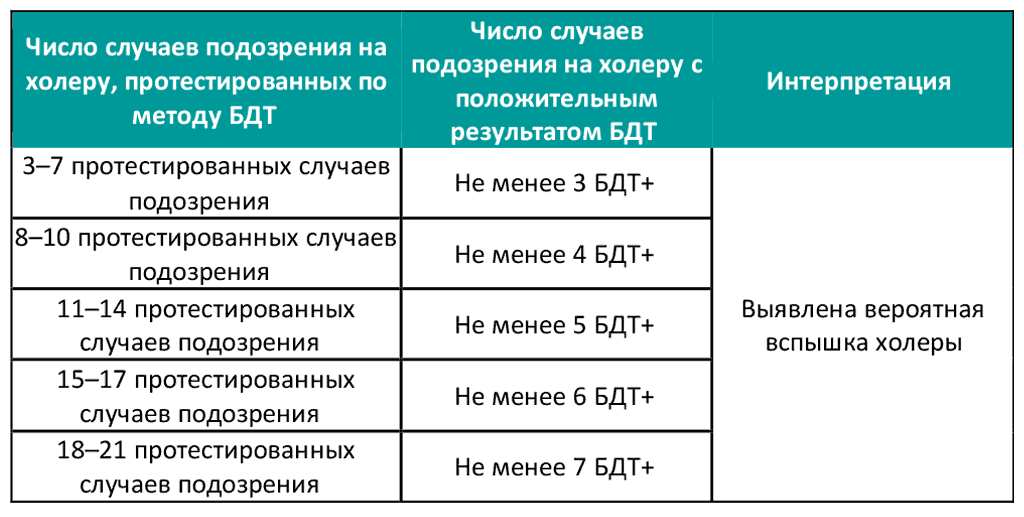
- Вероятная вспышка холеры выявляется, когда число случаев подозрения на холеру с положительным результатом быстрого диагностического теста (БДТ+) достигает или превышает за последние 14 суток определенный пороговый показатель, устанавливаемый с учетом числа протестированных случаев подозрения (см. таблицу 1).
Таблица 1. Выявление вероятной вспышки холеры на основании результатов БДТ+
Основные стратегии эпиднадзора
- В отсутствие вероятной или подтвержденной вспышки холеры эпиднадзор имеет своей целью быстрое выявление и расследование любой потенциальной вспышки и принятие мер реагирования для ограничения ее распространения.
Выявление случаев и информирование о них
- Для выявления случаев холеры применяются три взаимодополняющих метода эпиднадзора: эпиднадзор на уровне медицинских учреждений, эпиднадзор на уровне сообществ и событийный эпиднадзор (сбор неструктурированной информации, например, в виде слухов, сообщений в СМИ или сообщений неправительственных организаций, членов сообщества и т.д.).
- По всем случаям подозрения на холеру, выявленным в медицинских учреждениях или на уровне сообществ, собираются стандартные данные. Типовая форма сообщения о случае заболевания холерой приводится в приложении 2, типовой перечень случаев заболевания холерой — в приложении 3, типовая форма отчетности по эпиднадзору на уровне сообщества — в приложении 4.
- Стандартные данные по случаям подозрения на холеру представляются в органы здравоохранения в течение 24 часов.
- Если случаи подозрения на холеру не выявлены, сведения об этом представляются на еженедельной основе (в форме отчета об отсутствии случаев заболевания).
Тестирование
- Проведите тестирование во всех случаях подозрения на холеру.
- При возможности тестирования по методу БДТ:
- проведите тестирование во всех случаях подозрения на холеру по методу БДТ; 0
и - соберите образцы стула всех пациентов с БДТ+ и направьте их в референс-лабораторию для подтверждения результата теста (методом культурального исследования/ методом ПЦР) (см. раздел 2 «Подтверждение вспышки»).
- проведите тестирование во всех случаях подозрения на холеру по методу БДТ; 0
- В отсутствие возможности тестирования по методу БДТ:
- соберите образцы стула всех пациентов с подозрением на холеру и направьте их в референс-лабораторию для подтверждения результата теста методом микробиологического исследования (см. раздел 2 «Подтверждение вспышки»).
- Примечание:
- БДТ может использоваться для исключения холеры, но не для подтверждения отдельных случаев холеры. Однако результаты нескольких БДТ позволяют выявить вероятную вспышку холеры на раннем этапе;
- клиническое ведение случаев холеры определяется степенью обезвоживания пациента, и для него не требуются результаты теста.
- Сообщите результаты БДТ в органы здравоохранения и лабораторию, если в нее направляются образцы. Результаты БДТ необходимы органам здравоохранения для принятия мер, а также адаптации мер реагирования на вспышку; лаборатория учитывает результаты БДТ на местах при проведении собственных тестов.
Расследование случаев
- Если подразделением эпиднадзора выявлена подозреваемая или вероятная вспышка холеры, расследования случаев проводятся с начала вспышки.
- Работники здравоохранения опрашивают пациентов для классификации случаев по признаку географического происхождения инфекции (т.е. местная или завозная инфекция), а также формирования гипотез относительно контактов с потенциальными источниками заражения и факторов риска.
- В ходе расследования случаев особое внимание уделяется пяти суткам, предшествовавшим началу заболевания, а полученные результаты используются для руководства проведением расследований на местах. Типовая форма расследования случая заболевания холерой приводится в приложении 5.
Сроки и цели
- Если расследование случаев не позволяет с уверенностью сделать вывод о том, что все случаи подозрения являются завозными, оперативно инициируется расследование на местах, предпочтительно в течение 24 часов.
- Расследование на местах проводится для оценки эпидемиологической ситуации в районе вспышки и имеет своей целью выявить потенциальный(ые) источник(и) заражения и пути передачи инфекции, а также факторы риска распространения заболевания.
- Расследование на местах должно проводиться в сочетании с первоначальной оценкой потребностей и осуществлением первоначальных мер по борьбе с заболеванием (см. приложение 6 «Расследование на местах и контрольный перечень для первоначального реагирования»).
Группа по проведению расследования
- Расследование на местах проводятся междисциплинарной группой специалистов. В идеале в ее состав должны входить клинический специалист с опытом ведения больных холерой, эпидемиолог, специалист в области водоснабжения и санитарии, специалист по мерам профилактики инфекций и инфекционного контроля, специалист по социальной мобилизации, вовлечению сообществ и информированию о рисках, а также техник-лаборант для оказания помощи, обучения местного лабораторного персонала и контроля за отбором образцов стула в случаях подозрения на заболевание.
- Все члены группы по проведению расследования должны быть информированы об объектах расследования и процедуре подтверждения или исключения вспышки и руководствоваться междисциплинарным подходом.
- Группа должна работать оперативно и в возможно короткие сроки сообщить о своих выводах, включая представление оценок рисков и потребностей, лицам, ответственным за принятие решений, для обеспечения быстрого и целенаправленного реагирования.
- Группа должны иметь достаточные средства и материалы для сбора и транспортировки образцов стула, оказания медицинской помощи пациентам на местах, обеспечения базовых мер по профилактике инфекции и инфекционному контролю (ПИИК) в лечебном центре, а также для проведения исследований воды и условий санитарии и гигиены (WaSH) в сообществе. Группа должна также иметь экземпляры руководств, протоколов и информационно-просветительских материалов для распространения на местах.
Мероприятия
- Проведите активный поиск случаев (т.е. выявите лиц, подпадающих под применимое определение случаев подозрения на холеру среди тех, кто подвержен риску заражения), изучите возможные источники заражения и определите факторы риска и пути передачи инфекции. По возможности проведите тестирование источников питьевой воды пациентов на предмет фекального загрязнения или, если вода заявлена как хлорированная, тестирование на наличие остаточного свободного хлора (ОСХ).
- Нанесите на карту местонахождение жилья и источников воды пациентов, у которых была обнаружена холера, для определения районов риска, разработки мер вмешательства и мониторинга распространения заболевания.
- При подозрении на инфекцию или потенциальном риске заражения принимайте меры по профилактике инфекции и инфекционному контролю. При наличии ресурсов эту работу может облегчить осуществление контроля за случаями или проведение исследования по методу «сбор информации, выработка подходов и практическая деятельность». Осуществление мер по профилактике инфекции и инфекционному контролю не следует откладывать.
Проведите оценку рисков распространения, масштабов и потенциальных последствий вспышки.
- Вероятность передачи инфекции определяется такими факторами, как наличие доступа к безопасной воде и улучшение условий санитарии; модели поведения населения (в том числе в том, что касается используемых источников воды, практики хлорирования, открытой дефекации, мытья рук); географические, экологические и климатические условия (ожидаемый сезон распространения холеры, ожидаемые погодные условия, наводнения, засухи); высокие показатели плотности населения (трущобы, лагеря для беженцев или внутренне перемещенных лиц) и интенсивное транзитное движение людей или наплыв туристов.
- Потенциальные последствия заболевания зависят от таких факторов, как состояние готовности к холере, доступ к средствам лечения (растворам для пероральной регидратации (РПР) и внутривенной терапии), способность медицинских работников осуществлять ведение случаев, наличие запасов средств и материалов, обращаемость за медицинской помощью, пищевой статус и популяционный иммунитет, определяемый предыдущей заболеваемостью холерой или вакцинации против холеры.
- Установите имеющиеся ресурсы (людские и материальные) и оцените потребности на основе анализа рисков.
- Оперативное передайте эти оценки местным и национальным органам власти, с тем чтобы необходимые ресурсы могли быть быстро закуплены и/или предоставлены правительством или партнерами.
- Рассчитайте необходимые запасы материалов на основании показателей уровня ожидаемой кумулятивной инцидентности и численности населения (см. приложение 7 «Инструмент для прогнозирования поставок на районном уровне»).
- В сельских общинах с низкой плотностью населения уровень кумулятивной инцидентности может варьироваться (0,1–2%).
- В густонаселенных районах (например, в городах и лагерях для внутренне перемещенных лиц и беженцев) уровень кумулятивной инцидентности, как правило, выше (1–5%).
- Вышеуказанные меры могут быть приняты до подтверждения или объявления вспышки.
- Включите в расследования на местах элемент осуществления вмешательств, таких как распространение средств для обработки воды и РПР и раздача материалов санитарно-эпидемиологического просвещения. Вмешательства должны быть в первую очередь ориентированы на домохозяйства и соседей лиц, у которых обнаружена холера.
Дополнительные материалы
-
Public Health Surveillance for Cholera – Guidance Document 2024. Global Task Force on Cholera Control. April 2024. https://www.who.int/cholera/task_force/GTFCC-Guidance-cholerasurveillance.pdf?ua=1
https://www.gtfcc.org/wp-content/uploads/2024/04/public-health-surveillance-for-cholera-guidance-document-2024.pdf -
Global Taskforce on Cholera Control. Job Aid: Rapid Diagnostic Test (RDT) for cholera detection. Revised 2024. https://www.gtfcc.org/wp-content/uploads/2022/01/gtfcc-job-aid-rapid-diagnostic-test-for-cholera-detection-en-1.pdf
-
World Health Organization – Regional Office for Africa. Technical guidelines for integrated disease surveillance and response in the WHO African Region – Booklet four. 3rd ed. 2019.https://iris.who.int/bitstream/handle/10665/312364/WHO-AF-WHE-CPI-02.2019-eng.pdf
-
Всемирная организация здравоохранения. Раннее предупреждение, оповещение и реагирование при чрезвычайных ситуациях: оперативное руководство. 2022. https://www.who.int/publications/i/item/9789240063587





